酒精性肝病
酒精性肝病 (英語:Alcoholic liver disease,ALD), 也稱為酒精相關性肝病 (alcohol-related liver disease ,ARLD), 這個名詞涵蓋因為過度飲酒所導致的肝臟狀況[1],包括酒精性脂肪肝(alcoholic fatty liver, AFL)、酒精性肝炎、以及伴隨肝臟纖維化或肝硬化而在的慢性肝炎及其并发症。[2]
| 酒精性肝病 | |
|---|---|
| 同义词 | 酒精相關性肝病 |
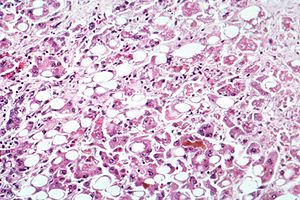 | |
| 肝臟樣本顯微照相,顯示出脂肪變性、細胞壞死、及麥洛利氏小體。 | |
| 分类和外部资源 | |
| 醫學專科 | 胃腸學 |
| ICD-11 | DB94 |
| ICD-10 | K70 |
| MedlinePlus | 000281 |
酒精性肝病是西方國家的人發生肝病的主要原因。雖然脂肪變性 (脂肪肝) 會發生在任何長期大量飲酒的人身上,這個過程屬於短暫,而且可逆轉。[2]重度飲酒者有超過90%會發展出脂肪肝,而大約有25%會發展為更嚴重的酒精性肝炎,以及有15%會最終變成肝硬化。[3]
風險因素
编辑已知會導致酒精性肝病的風險因素是:
- 飲酒量:每天摄入40克纯酒精,持续数年会导致酒精性肝病[6]。男性每天攝取60-80克(在美國的酒精標準單位是14克,即1.5液體盎司蒸餾酒、5液體盎司葡萄酒、或是12液體盎司啤酒。每6罐一包裝的啤酒(含有5%酒精濃度(ABV),等於喝下84克酒精,剛好超過上限),或是女性每天攝取20克的酒精,持續20年或更長時間,會顯著讓罹患肝炎和肝纖維化的風險增加 (6%至41%)[2][7]。10%-20%的慢性重度饮酒者会发展为晚期酒精性肝病[8]。
- 飲酒模式: 在用餐時機之外飲酒,會讓酒精性肝病的風險增加3倍。[9]
- 性別:女性罹患酒精相關性肝病的機率是男性的兩倍,並且可能會在較短的飲酒歷史和較少的攝取量情況下罹患。女性腸道中分泌的醇脫氫酶較少、體脂肪比例較高、身体总含水量较低、以及由於月經週期引起的脂肪吸收變化,是造成這種現象的原因。[9][10]
- 肝脏疾病: 乙型病毒性肝炎、丙型病毒性肝炎、遗传性血色素沉着症、α1-抗胰蛋白酶缺乏和非酒精性脂肪性肝炎等会增加发生酒精性肝病的风险[1]。
- 遺傳因素:某些遺傳因素易導致酗酒和酒精性肝病。同卵雙胞胎的兩人比異卵卵雙胞胎兩人更容易成為酗酒者和發展為肝硬化。人體參與代謝酒精的酶具有多態性,如抗利尿激素(ADH)、醛脫氫酶、細胞色素P45D 2E1酶、線粒體,其中的功能障礙,和細胞因子的多態性,能部分解釋遺傳成分的影響。但目前還沒能找出特定的多態性與酒精性肝病之間的確定關係。
- 膳食:營養不良,尤其是維生素A和維生素E缺乏,會阻止肝細胞再生,而加重酒精所引起的肝損傷。這部分特別令人擔憂,因為酗酒者通常由於飲食不當,厭食症、和腦病變而導致營養不良。[9]
- 药物:对乙酰氨基酚、异烟肼、甲氨蝶呤、β-胡萝卜素和维生素A等与酒精一起摄入会加剧肝损伤[11]。
- 香烟:吸烟会使患酒精性肝病的风险增加3倍[12]。
病理生理學
编辑目前對於酒精性肝病生成的機制尚不完全清楚。有80%的酒精會透過肝臟完成解毒。長期飲酒會導致促炎細胞因子(腫瘤壞死因子-α(TNF-alpha)、白細胞介素-6(IL6)、和白細胞介素-8(IL8))、氧化應激、脂質過氧化、和乙醛毒性的分泌。這些因素導致肝細胞的發炎、細胞凋亡、和最終的纖維化。對於為何這種情況只發生在少數人的身上,原因尚不清楚。此外,肝臟具有巨大的再生能力,縱然75%的肝細胞死亡,肝臟仍能正常發揮作用。[13]
脂肪變性
编辑脂肪變性是脂肪酸在肝細胞中積累。在顯微鏡下觀察到的形狀與脂肪球類似。酗酒會導致肝臟內佈滿擴大的脂肪球 (大型囊泡脂肪變性),這情況會在大量攝取幾天之後開始發生。[14]酒精被醇脫氫酶代謝成為乙醛,然後被醛脫氫酶進一步代謝成為乙酸,最後被氧化成二氧化碳 (CO2) 和水 (H2O) [7]在此過程會產生含氫的煙酰胺腺嘌呤二核苷酸 (NADH),並增加NADH/NAD+的比率(NAD+為煙酰胺腺嘌呤二核苷酸兩種形式中的一種,另一種為NADH) 。較高的NADH濃度會誘導脂肪酸合成,而較低的 NAD+水準會導致脂肪酸代謝減少。而後較高水準的脂肪酸向肝細胞發出信號,把脂肪酸與甘油複合,而形成三酸甘油酯。三酸甘油酯累積之後,形成脂肪肝。
酒精性肝炎
编辑酒精性肝炎的特徵是肝細胞發炎。 重度飲酒者中有10%到35%會罹患酒精性肝炎(美國國家酒精濫用和酗酒研究所(NIAAA)1993年報告)。雖然肝炎的發展與酒精劑量沒有直接關係,但有些人似乎比其他人更容易出現這種反應。這被稱為酒精性脂肪細胞壞死,發炎似乎易造成肝臟纖維化。發炎細胞因子(TNF-α、IL6、和IL8)被認為在透過誘導細胞凋亡和嚴重的肝毒性,在造成肝損傷以及細胞毒性肝腫大的發生和持續過程中發揮重要的作用。 TNF-α活性增強後的一種可能機制是肝臟疾病導致腸道通透性增加,而助長腸道產生的內毒素吸收進入肝門靜脈循環中。肝臟的庫佛氏細胞吞噬脂多醣(內毒素的一種),而刺激TNF-α釋放。 TNF-α隨之激活胱天蛋白酶,而觸發細胞凋亡途徑,導致肝細胞死亡。[9]
肝硬化
编辑肝硬化是嚴重肝臟疾病的晚期階段,特徵有發炎 (腫脹)、纖維化 (細胞硬化) 、和細胞膜損壞,無法進行化學物質解毒,無法進行化學物質解毒,最終導致疤痕累積和細胞壞死。[15] 重度飲酒者中有10%到20%會發展為肝硬化 (NIAAA, 1993年報告)。乙醛可能透過刺激肝臟星狀細胞的膠原蛋白沉積,而造成纖維化的結果。[9]來自煙酰胺腺嘌呤二核苷酸磷酸氧化酶和/或細胞色素P-4502E1的氧化劑的產生,和乙醛-蛋白質加合物的形成會破壞細胞膜。[9]症狀包括黃疸、肝臟腫大、以及肝臟受損後結構變化引起的疼痛和壓痛。如果不完全戒酒,肝硬化最終會導致肝衰竭。肝硬化或肝衰竭的晚期併發症有門脈高壓(由於受損肝臟的流動阻力導致肝門靜脈血壓升高)、凝血障礙(由於生產凝血因子功能受損)、腹水(由於體液積聚,導致腹部嚴重腫脹)、以及其他症狀,包括肝性腦病和肝腎症候群。除危險飲酒方式之外,肝硬化也可能由其他原因引起,例如病毒性肝炎和肝臟大量接觸酒精之外的毒素。無論原因為何,晚期階段的肝硬化在醫學上看起來都類似。這種現像被稱為疾病的“最終共同途徑”[16]。戒酒之後的脂肪變性和酒精性肝炎有可能被逆轉。纖維化和肝硬化的後期階段往往不可逆轉,但通常可透過長期禁酒以做控制。
診斷
编辑酒精性肝病患者在早期階段展現微妙,但通常無異的身體狀況。往往會一直發展到晚期,這種具有污名的慢性肝病才會變得明顯。一般在常規健康檢查中,透過升高的肝酶水準可發現早期的酒精性肝病。這情況通常反映出酒精性肝脂肪變性。肝臟活體組織檢查時可見到微泡和大泡的脂肪變性,同時還有發炎症狀。 這類酒精性肝病的組織特徵與非酒精性脂肪肝的特徵並無區別。脂肪變性通常在停止飲酒後會消退。如果繼續飲酒,演化成肝病和肝硬化的風險會更高。急性酒精性肝炎患者的臨床症狀有發燒、黃疸、肝腫大,並因為肝臟代失償而可能出現肝性腦病、食道靜脈曲張出血、和腹水積聚。可能會有壓痛情況的肝腫大,但腹痛不常見。有時患者並沒症狀。[17]
化驗結果
编辑在酒精性肝炎患者中,血液內天冬氨酸氨基轉移酶 (AST) 與谷丙轉氨酶 (ALT) 之比率會大於 2:1。 AST和ALT的水準幾乎總會低於500。AST/ALT 比率升高是由於缺乏磷酸吡哆醛,這是ALT酶合成途徑所必需。此外,酒精代謝物誘導的肝線粒體損傷而造成AST同工酶釋放。其他化驗室檢查結果包括大紅血球症(即平均紅血球體積 > 100飛升)和血清γ-穀氨酰轉肽酶(GGT)、鹼性磷酸酶、和膽紅素的水準升高。由於酗酒者腸道吸收能力降低,飲酒會讓骨髓對葉酸的需求增加,以及透過增多的尿液排出,酗酒患者體內的葉酸水準會降低。患者的白細胞增多症的程度反映出肝損傷的嚴重狀況。[18]組織特徵包括麥洛利氏小體、巨型線粒體、肝細胞壞死、和食道靜脈周圍區域中性粒細胞的浸潤。其他肝臟疾病也有麥洛利氏小體的存在,它是肝細胞細胞質中角蛋白成分的濃縮物,不會導致肝損傷。有高達70%的中度至重度酒精性肝炎患者透過活體檢查檢驗出肝硬化的問題。[19]
治療
编辑戒酒是治療酒精性肝病療程中最重要的部分。[20]感染慢性C性肝炎病毒的人,因為病毒會加速肝病的進展,必須戒酒。[19]
用藥
编辑一篇考科藍2006年的評論說沒有足夠的證據支持使用同化類固醇作治療。[21]有時皮質類固醇會被用於治療;但建議僅在嚴重的肝臟發炎時才使用這種藥物。[20] 水飛薊素曾被研究作為一種治療用藥,但結果並不明確。[22][23][24] 一項評論聲稱S-腺苷甲硫氨酸在動物和小樣本的人類疾病模型試驗結果顯示有益。[25]
抗腫瘤壞死因子藥物如英夫利西單抗和依那西普的作用尚不清楚,或許有害. [26]己酮可可鹼的效果證據尚不清楚。[20][27]丙硫氧嘧啶可能會造成傷害.[28]
有證據不支持在治療肝病時補充營養。[29]
肝臟移植
编辑肝硬化只在極少數的情況下可逆轉,而發病本身仍然大部分是無法逆轉。肝臟移植仍是唯一確定的治療方法。迄今,酒精性肝病和非酒精性肝病患者的肝臟移植後的存活率相似。移植登記的要求,除有6個月戒酒的先決條件以及精神評估和康復協助之外,與其他類型肝病的要求相同。[30][31]具體要求因不同移植中心而異。移植登記後重新飲酒,會被除名。許多移植中心允許重新登記,但必須再經過3-6個月戒酒。有關急性酒精性肝炎肝臟移植存活的數據並不多,但據信與非急性酒精性肝病、非酒精性肝病、 和修正莫綴判別功能評分(MDF)小於32的酒精性肝炎相似。 [32]
預後
编辑酒精性肝病患者的預後情況取決於肝臟的組織學以及輔助因素(例如同時存在的慢性病毒性肝炎)。酒精性肝炎患者每年有10%~20%會發展為肝硬化,而有70%最終會發展成肝硬化。雖然患者停止飲酒,只有10%的人組織學和血清肝酶水準會恢復正常。[33]前述的MDF已被用於預測短期死亡率(即MDF≥ 32的狀況,與未用皮質類固醇治療而有50-65%自發存活率相關聯,MDF<32與90%的自發存活率相關)。另外也發現終末期肝病模型 (Model for End-Stage Liver Disease,MELD) 的評分,對於30天 (MELD>11) 和90天 (MELD>21) 死亡率預測的準確性相似。 男性每日飲酒量超過60-80克,女性每日飲酒量超過20克,有6-14%會發生肝硬化。即使在每日飲酒超過120 克的群組中,也只有13.5% 的人會罹患嚴重的酒精相關肝損傷。雖然如此,美國在2003年與酒精相關的死亡率是第三大死亡原因。全世界每年因此的死亡人數估計為150,000人。[34]
參考文獻
编辑- ^ 1.0 1.1 Seitz, Helmut K.; Bataller, Ramon; Cortez-Pinto, Helena; Gao, Bin; Gual, Antoni; Lackner, Carolin; Mathurin, Philippe; Mueller, Sebastian; Szabo, Gyongyi; Tsukamoto, Hidekazu. Alcoholic liver disease. Nature Reviews Disease Primers. 2018-08-16, 4 (1). doi:10.1038/s41572-018-0014-7.
- ^ 2.0 2.1 2.2 O'Shea RS, Dasarathy S, McCullough AJ. Alcoholic liver disease: AASLD Practice Guidelines (PDF). Hepatology. January 2010, 51 (1): 307–28 [18 October 2011]. PMID 20034030. S2CID 41729364. doi:10.1002/hep.23258. (原始内容 (PDF)存档于21 October 2014).
- ^ Basra, Sarpreet. Definition, epidemiology and magnitude of alcoholic hepatitis. World Journal of Hepatology. 2011, 3 (5): 108–113. PMC 3124876 . PMID 21731902. doi:10.4254/wjh.v3.i5.108.
- ^ Xiao, J; Wang, F; Wong, NK; He, J; Zhang, R; Sun, R; Xu, Y; Liu, Y; Li, W; Koike, K; He, W; You, H; Miao, Y; Liu, X; Meng, M; Gao, B; Wang, H; Li, C. Global liver disease burdens and research trends: Analysis from a Chinese perspective.. Journal of hepatology. 2019-07, 71 (1): 212–221. PMID 30871980. doi:10.1016/j.jhep.2019.03.004.
- ^ Wang, Hua. Alcohol-related liver diseases. Chinese Science Bulletin. 2023-07-01, 68 (20): 2606–2618. doi:10.1360/TB-2022-1202.
- ^ Bellentani, S; Tiribelli, C. The spectrum of liver disease in the general population: lesson from the Dionysos study.. Journal of hepatology. 2001-10, 35 (4): 531–7. PMID 11682041. doi:10.1016/s0168-8278(01)00151-9.
- ^ Mandayam S, Jamal MM, Morgan TR. Epidemiology of alcoholic liver disease. Semin. Liver Dis. August 2004, 24 (3): 217–32. CiteSeerX 10.1.1.594.1256 . PMID 15349801. doi:10.1055/s-2004-832936.
- ^ Roerecke, M; Vafaei, A; Hasan, OSM; Chrystoja, BR; Cruz, M; Lee, R; Neuman, MG; Rehm, J. Alcohol Consumption and Risk of Liver Cirrhosis: A Systematic Review and Meta-Analysis.. The American journal of gastroenterology. 2019-10, 114 (10): 1574–1586. PMID 31464740. doi:10.14309/ajg.0000000000000340.
- ^ 9.0 9.1 9.2 9.3 9.4 9.5 Menon KV, Gores GJ, Shah VH. Pathogenesis, diagnosis, and treatment of alcoholic liver disease. Mayo Clin. Proc. October 2001, 76 (10): 1021–9 [2021-11-29]. PMID 11605686. doi:10.4065/76.10.1021 . (原始内容 (PDF)存档于2020-01-27).
- ^ Åberg, F; Helenius-Hietala, J; Puukka, P; Färkkilä, M; Jula, A. Interaction between alcohol consumption and metabolic syndrome in predicting severe liver disease in the general population.. Hepatology (Baltimore, Md.). 2018-06, 67 (6): 2141–2149. PMID 29164643. doi:10.1002/hep.29631.
- ^ Gramenzi, A; Caputo, F; Biselli, M; Kuria, F; Loggi, E; Andreone, P; Bernardi, M. Review article: alcoholic liver disease--pathophysiological aspects and risk factors.. Alimentary pharmacology & therapeutics. 2006-10-15, 24 (8): 1151–61. PMID 17014574. doi:10.1111/j.1365-2036.2006.03110.x.
- ^ Rutledge, SM; Asgharpour, A. Smoking and Liver Disease.. Gastroenterology & hepatology. 2020-12, 16 (12): 617–625. PMID 34035697.
- ^ Longstreth, George F.; Zieve, David (编). Alcoholic Liver Disease. MedLinePlus: Trusted Health Information for You. Bethesda, MD: US National Library of Medicine & National Institutes of Health. 18 October 2009 [27 January 2010]. (原始内容存档于22 January 2010).
- ^ Inaba, Darryl; Cohen, William B. Uppers, downers, all arounders: physical and mental effects of psychoactive drugs 5th. Ashland, Or: CNS Publications. 2004. ISBN 978-0-926544-27-7.
- ^ Loyd, Dr. Stephen. What are the early signs of liver damage?. journeypure.com. 15 February 2020 [11 June 2020]. (原始内容存档于2020-07-25).
- ^ pathway (redirected from final common pathway). TheFreeDictionary. [1 November 2021]. (原始内容存档于2021-11-25).
- ^ McCullough, AJ; O'Connor, JF. Alcoholic liver disease: proposed recommendations for the American College of Gastroenterology.. The American Journal of Gastroenterology. November 1998, 93 (11): 2022–36. PMID 9820369.
- ^ Chung, Goh Eun; Yim, Jeong Yoon. Associations between White Blood Cell Count and the Development of Incidental Nonalcoholic Fatty Liver Disease. Gastroenterology Research and Practice. 13 December 2016, 2016 [1 November 2021]. (原始内容存档于2022-06-16).
- ^ 19.0 19.1 Niemelä, O. Biomarkers in alcoholism.. Clinica Chimica Acta. February 2007, 377 (1–2): 39–49. PMID 17045579. doi:10.1016/j.cca.2006.08.035.
- ^ 20.0 20.1 20.2 Suk, KT; Kim, MY; Baik, SK. Alcoholic liver disease: treatment.. World Journal of Gastroenterology. 28 September 2014, 20 (36): 12934–44. PMC 4177474 . PMID 25278689. doi:10.3748/wjg.v20.i36.12934.
- ^ Rambaldi, A; Gluud, C. Anabolic-androgenic steroids for alcoholic liver disease.. The Cochrane Database of Systematic Reviews. 18 October 2006, (4): CD003045. PMID 17054157. doi:10.1002/14651858.CD003045.pub2.
- ^ Ferenci P, Dragosics B, Dittrich H, Frank H, Benda L, Lochs H, et al. Randomized controlled trial of silymarin treatment in patients with cirrhosis of the liver. J Hepatol. 1989, 9 (1): 105–113. PMID 2671116. doi:10.1016/0168-8278(89)90083-4.
- ^ Rambaldi A, Jacobs BP, Iaquinto G, Gluud C. Milk thistle for alcoholic and/or hepatitis B or C liver diseases—a systematic cochrane hepato-biliary group review with meta-analyses of randomized clinical trials. Am. J. Gastroenterol. November 2005, 100 (11): 2583–91. PMID 16279916.
- ^ Bjelakovic G, Gluud LL, Nikolova D, Bjelakovic M, Nagorni A, Gluud C. Bjelakovic G , 编. Antioxidant supplements for liver diseases. Cochrane Database Syst Rev. 2011, (3): CD007749 [2021-11-29]. PMID 21412909. doi:10.1002/14651858.CD007749.pub2. (原始内容存档于2011-07-01).
- ^ Cederbaum AI, ((Department of Pharmacology and Systems Therapeutics, Box 1603, Icahn School of Medicine at Mount S, One Gustave Levy P, New Y, NY 10029, United States)). Hepatoprotective effects of S -adenosyl-L-methionine against alcohol- and cytochrome P450 2E1-induced liver injury. World J Gastroenterol. March 2010, 16 (11): 1366–1376. PMC 2842529 . PMID 20238404. doi:10.3748/wjg.v16.i11.1366. 温哥华格式错误 (帮助)
- ^ Tilg, H; Day, CP. Management strategies in alcoholic liver disease.. Nature Clinical Practice Gastroenterology & Hepatology. January 2007, 4 (1): 24–34. PMID 17203086. S2CID 22443776. doi:10.1038/ncpgasthep0683.
- ^ Whitfield, K; Rambaldi, A; Wetterslev, J; Gluud, C. Pentoxifylline for alcoholic hepatitis.. The Cochrane Database of Systematic Reviews. 7 October 2009, (4): CD007339. PMC 6769169 . PMID 19821406. doi:10.1002/14651858.CD007339.pub2.
- ^ Fede, G; Germani, G; Gluud, C; Gurusamy, KS; Burroughs, AK. Propylthiouracil for alcoholic liver disease.. The Cochrane Database of Systematic Reviews. 15 June 2011, (6): CD002800. PMC 7098215 . PMID 21678335. doi:10.1002/14651858.CD002800.pub3.
- ^ Koretz, RL; Avenell, A; Lipman, TO. Nutritional support for liver disease.. The Cochrane Database of Systematic Reviews. 16 May 2012, 5 (5): CD008344. PMC 6823271 . PMID 22592729. doi:10.1002/14651858.CD008344.pub2.
- ^ Stravitz, R. Todd. Management of the Cirrhotic Patient Before Liver Transplantation: The Role of the Referring Gastroenterologist. Gastroenterology & Hepatology. 2006, 2 (5): 346–354. ISSN 1554-7914. PMC 5338188 . PMID 28289338.
- ^ Anantharaju, Abhinandana; Thiel, David H. Van. Liver Transplantation for Alcoholic Liver Disease. National Institute on Alcohol Abuse and Alcoholism. 2009-09-29 [2 November 2021]. (原始内容存档于2021-11-25).
- ^ Neuberger, J; Schulz, KH; Day, C; Fleig, W; Berlakovich, GA; Berenguer, M; Pageaux, GP; Lucey, M; Horsmans, Y; Burroughs, A; Hockerstedt, K. Transplantation for alcoholic liver disease.. Journal of Hepatology. January 2002, 36 (1): 130–7. PMC 1837536 . PMID 11804676. doi:10.1016/s0168-8278(01)00278-1.
- ^ Dunn, W; Jamil, LH; Brown, LS; Wiesner, RH; Kim, WR; Menon, KV; Malinchoc, M; Kamath, PS; Shah, V. MELD accurately predicts mortality in patients with alcoholic hepatitis.. Hepatology. February 2005, 41 (2): 353–8. PMID 15660383. doi:10.1002/hep.20503 .
- ^ Sheth, M; Riggs, M; Patel, T. Utility of the Mayo End-Stage Liver Disease (MELD) score in assessing prognosis of patients with alcoholic hepatitis.. BMC Gastroenterology. 2002, 2 (1): 2. PMC 65516 . PMID 11835693. doi:10.1186/1471-230X-2-2.
延伸閱讀
编辑- Alcoholic liver disease (per capita) (most recent) by country. NationMaster. [29 July 2009]. (原始内容存档于21 June 2009).